Virus Zika: actualización epidemiológica OPS. Octubre 2015
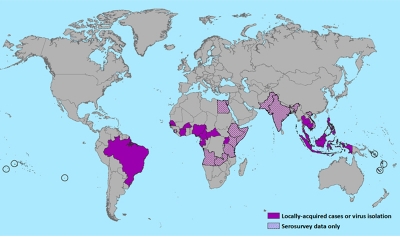
Ante la expansión de la transmisión del Zika virus en la Región de las Américas, la Organización Panamericana de la Salud (OPS) / Organización Mundial de la Salud (OMS) recomienda a sus Estados Miembros que establezcan y mantengan la capacidad para detectar y confirmar casos de infección por virus Zika, preparar a los servicios de salud ante una eventual carga adicional en todos los niveles de atención sanitaria, e implementar una efectiva estrategia de comunicación pública para reducir la presencia del mosquito transmisor en especial en las áreas en las que está presente el vector.
[Lea versión completa, para descargar, debajo]
Ateneo Virus Zika
Dres. Martín López, Graciela Pérez
9 octubre 2015
Área temática: Inmunizaciones, enfermedades emergentes, enfermedades del viajero, zoonosis
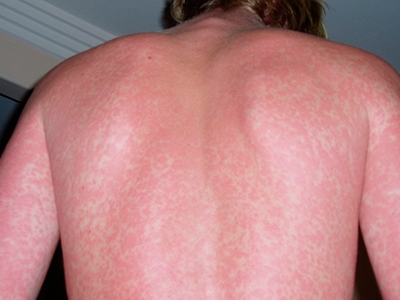
Virus Zika: enfermedad emergente en las américas
Virus Zika: enfermedad emergente en las américas
Dra. Victoria Frantchez
La infección por el virus Zika es una enfermedad zoonótica emergente, cuyo vector es el mosquito del género Aedes y dado que en nuestro territorio existe el vector, se destaca el potencial de propagación.
-
Actualización epidemiológica OPS, 16 octubre 2015
(
 Descargas)
Descargas)
-
Ateneo Virus Zika, octubre 2015
(
 Descargas)
Descargas)
Diagnóstico y Tratamiento de infecciones invasivas por Enterobacteriaceae multirresistentes. Guía de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica.
Diagnóstico y Tratamiento de infecciones invasivas por Enterobacteriaceae multirresistentes.
Guía de la Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica.
Las enterobacterias multirresisentes son actualmente un problema de Salud Publica universal; debido a que el diagnóstico y tratamiento son complicados y controvertidos. En particular en infecciones graves debido a las dificultades y limitaciones en el tratamiento.
En esta guía se revisan las técnicas microbiológicas para detectar betalactamasas de espectro extendido (BLEE) y carbapenemasas en Enterobacteriaceae y el tratamiento de infecciones graves.
Se realizó una revisión de la literatura en PubMed, en función de una selección de preguntas por consenso según su relevancia clínica. Se clasificó a la infección como focal o generalizada con SIRS, incluyendo infecciones bacteriémicas, con necesidad de hospitalización y/o tratamiento antimicrobiano endovenoso.
Se encontraron estudios observacionales, modelos farmacocinéticos y farmacodinámicos y estudios en animales, con llamativa ausencia de estudios randomizados clínicos. Para determinar la calidad de la evidencia y la fuerza de la misma se evaluaron los estudios según la metodología recomendada por la IDSA.
Los puntos de corte de susceptibilidad de los antimicrobianos se basan en el concepto de que según las propiedades PKPD del fármaco y de la dosis a la que es administrado, lo que importa es la CIM para tomar decisiones terapéuticas. Este punto es controversial, sugiriendo algunos autores que deben considerarse además las eventuales dudas acerca de la precisión en la determinación de la CIM, diferentes niveles de expresión de los mecanismos de resistencia in vivo, el efecto inóculo y la inducción de resistencia por exposición al fármaco.
En cuanto a la definición de multirresistencia y panrresistencia, basada en Magiorakos AP et al (Clin Microbiol Infect. 2012;18:268–81), toda Enterobacteriacea que produce BLEE o carbapenemasas o betalactamasas tipo AmpC es al menos considerada multirresistente.
Se hace un detallado análisis de los antimicrobianos que pueden emplearse y del uso justificado de tratamiento combinado en infecciones graves, que incluya, en función de la CIM, incluso un carbapenem en el caso de enterobacterias productoras de carbapenemasas.
Diagnóstico y tratamiento de la bacteriemia y endocarditis por Staphylococcus aureus. Guía clínica de la Sociedad Española de Microbiología Clínica y Enfermedades Infecciosas
Diagnóstico y tratamiento de la bacteriemia y endocarditis por Staphylococcus aureus.
Guía clínica de la Sociedad Española de Microbiología Clínica y Enfermedades Infecciosas.
Enferm Infecc Microbiol Clin. 2015;33(9):626–632
Tanto la bacteriemia como la endocarditis por Staphylococcus aureus son enfermedades frecuentes y graves, donde el tratamiento antibiótico adecuado es fundamental; en particular en relación a un tratamiento inicial empírico correcto.
Han surgido en el mercado nuevos antimicrobianos. Los mecanismos de virulencia aún no son del todo comprendidos, como la implicancia de la resistencia a vancomicina en las cepas de S.aureus meticilino sensibles.
En estas guías de la Sociedad Española de Microbiología Clínica y Enfermedades Infecciosasse revisa, en particular, el tratamiento en tres escenarios: sospecha de bacteriemia por S.aureus, bacteriemia confirmada no complicada y complicada y endocarditis infecciosa.
Destacamos las recomendaciones con nivel de evidencia A-I:
- Se recomienda la notificación activa de los resultados microbiológicos, como parte de un conjunto de intervenciones dirigidas a mejorar la gestión de los pacientes con bacteriemia por S.aureus.
- En la bacteriemia relacionada a catéter, como alternativa, los pacientes pueden ser tratados con daptomicina.
- El tratamiento de elección para la bacteriemia complicada causada por MSSA es cloxacilina, ya sea 2 g cada 4 h , o administrado en infusión continua.
- Para la endocarditis infecciosa sobre válvula derecha no complicada causada por MSSA en usuarios de drogas parenterales, se recomienda cloxacilina durante 2 semanas.
- Se destaca que NO se recomienda la inclusión de gentamicina en el tratamiento empírico de EI sobre válvula nativa adquirida en la comunidad causada por S. aureus durante los primeros 3-5 días (nivel D-I).
Manual para manejo y abordaje de brote intrahospitalario por Clostridium difficile
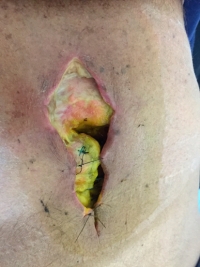
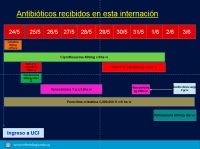
Sepsis. Infección por S. pyogenes con compromiso articular, abscesos de partes blandas y piomiositis
Sepsis. Infección por S. pyogenes con compromiso articular, abscesos de partes blandas y piomiositis
Dra. Mercedes Saralegui
Residente Cátedra Enfermedades infecciosas
Estrategias para concepción segura en parejas VIH concordantes y serodiscordantes
Estrategias para concepción segura en parejas VIH concordantes y serodiscordantes
Dra. Victoria Frantchez
Dra. Zaida Arteta